|
 В
майском номере Московского психологического журнала мы публикуем
избранные главы из книги И.Г. Малкиной-Пых "Психосоматика:
Справочник практического психолога". В
майском номере Московского психологического журнала мы публикуем
избранные главы из книги И.Г. Малкиной-Пых "Психосоматика:
Справочник практического психолога".
Книга посвящена теме, интересующей разнообразную аудиторию от профессионалов-практиков
до дилетантов, заинтересованных состоянием собственного здоровья.
Автор предлагает три аспекта рассмотрения проблемы: общий теоретический
подход, вопросы частной психосоматики и практические методы диагностики
и коррекции, применяемые при психосоматических заболеваниях.
В книгу вошли такие методы, как суггестивная психотерапия, психосинтез,
гештальттерапия, нейролингвистическое программирование и многие
другие. В первой части книги рассмотрены зарубежные и отечественные
концепции возникновения психосоматических заболеваний, приведены
техники психологической коррекции и психотерапии.
Во второй части книги изложены вопросы частной психосоматики. Показано,
как личностные характеристики и ситуационные переменные, в частности,
острый и хронический стресс, влияют на возникновение, клинические
проявления и течение заболеваний.
Ирина Германовна Малкина-Пых - психолог, д-р физ.-мат.
наук в области системного анализа и математического моделирования
сложных биофизических систем.
Психосоматика (греч. psyche - душа, soma - тело) - направление в
медицине и психологии, занимающееся изучением влияния психологических
(преимущественно психогенных) факторов на возникновение и последующую
динамику соматических заболевании.
Согласно основному постулату этой науки, в основе психосоматического
заболевания лежит реакция на эмоциональное переживание, сопровождающаяся
функциональными изменениями и патологическими нарушениями в органах.
Соответствующая предрасположенность может влиять на выбор поражаемого
органа или системы.
Любое психосоматическое заболевание является свойством человеческого
организма как системы. Оно не выводится по отдельности ни из психических,
ни из физиологических (включая наследственные) свойств индивида,
его невозможно объяснить путем исследования свойств какой-то одной
подсистемы - психической или соматической. Только взаимодействие
между этими подсистемами и окружающей средой может привести к новому
состоянию организма, определяемому как психосоматическое заболевание.
И только понимание этих связей может дать возможность эффективно
воздействовать на возникшее заболевание, в том числе и методами
психотерапии.
Внутренние конфликты, невротические типы реакций или психореактивные
связи обусловливают картину органического страдания, его длительность,
течение и, возможно, резистентность к терапии. Психосоматические
соотношения, возникающие у больных, традиционно рассматриваются
в пределах двух основных подходов.
В рамках первого из них, психоцентрического, анализируется влияние
на возникновение, клинические проявления, течение и прогноз заболевания
острого и хронического психического стресса, а также разнообразных
характеристик, связанных с психическим статусом пациента. В числе
последних рассматриваются конституциональные особенности личности,
интерпретируемые в рамках психодинамического и психометрического
подходов, концепции алекситимии, специфических "профилей личности",
поведенческого типа А, а также коморбидные рассматриваемому заболеванию
психические расстройства (аффективные, тревожно-фобические и др.).
В рамках второго, соматоцентрического, подхода изучаются нозогенные
реакции - влияние особенностей клинических проявлений и течения
болезни на субъективное восприятие пациентом своего заболевания
и особенности психических расстройств, манифестация которых связана
с соматическим страданием (соматогении и психогенные состояния,
обусловленные комплексом психотравмирующих событий, связанных с
соматическим заболеванием).
Буквальное значение термина "психотерапия" связано с
двумя его толкованиями, базирующимися на переводе греческих слов
psyche - душа и therapeia - забота, уход, лечение: "исцеление
душой" или "лечение души". Сам термин "психотерапия"
был введен в 1872 году Д. Тьюком в книге "Иллюстрации влияния
разума на тело" и стал широко популярен с конца XIX века.
В настоящее время известно и осуществляется на практике около 400
разновидностей психотерапии для взрослых пациентов и примерно 200
- для детей и подростков (Kazdin, 1994). Вместе с тем существуют
основные психотерапевтические подходы, существенно различающиеся
по своим концептуальным основам. Различия касаются описания личности,
механизмов ее развития, патогенеза неврозов, механизмов терапии
и оценки ее эффективности. Разные виды психотерапии имеют разные
"мишени" психотерапевтического воздействия. Так, "мишень"
в биоэнергетическом анализе - тело, в пациент-центрированной терапии
- переживания (не просто испытываемые эмоции, а проживаемый опыт),
в когнитивной терапии - неадаптивные мысли и представления, и т.
д.
Психотерапевтические подходы можно условно разделить на две группы:
директивная терапия, ориентированная на проблему, и недирективная,
ориентированная на пациента.
Для школ, относящихся к первому типу, характерна установка на обязательное
"погружение" пациента в проблему. Если пациент не желает
"погружаться", это трактуется как сопротивление терапии.
"Ходить кругами" вокруг проблемы пациента, не входя, не
углубляясь в нее, считается неэффективным.
В психотерапии второго типа, напротив, пациент свободен в выборе
того, о чем говорить с терапевтом и сколько уделять ей времени.
Если он не говорит о своей проблеме, это рассматривается не как
сопротивление, а как законное право говорить о том, о чем он сам
желает.
Условно различают клинически-ориентированную психотерапию, направленную
преимущественно на смягчение или ликвидацию имеющейся симптоматики,
и личностно-ориентированную психотерапию, которая стремится помочь
человеку изменить свое отношение к социальному окружению и к собственной
личности.
В клинически-ориентированной психотерапии традиционно используются
такие методы, как гипноз, аутогенная тренировка, различные виды
внушения и самовнушения. В личностно-ориентированной психотерапии
обнаруживается огромное разнообразие методов и приемов, основанных
на концептуальных моделях множества школ и течений.
Тем не менее, можно говорить о наличии ключевой и ведущей идеи,
объединяющей почти все имеющиеся в психотерапии подходы - стремления
помочь развитию личности путем снятия ограничений, запретов и комплексов.
В основе психотерапии лежит идея о возможности изменения, трансформации
человеческого "Я" в динамично изменяющемся мире. Иными
словами, речь идет о воздействии на те или иные составляющие самосознания.
На сегодняшний день так и не сформулировано четкое общепризнанное
определение психотерапии, способное охватить все ее виды и формы.
Можно говорить о существовании
медицинской, психологической, социологической и философской моделей
психотерапии.
В узком смысле слова (медицинская модель) психотерапия понимается
как комплексное лечебное вербальное и невербальное воздействие на
эмоции, суждения, самосознание человека. Такая психотерапия используется
при многих психических, нервных и психосоматических заболеваниях.
Но в науке имеет место и психологическая модель психотерапии, а
значит, ее можно рассматривать как направление деятельности практического
психолога. Практический психолог использует те же методы, что и
клинический психотерапевт. Разница заключается, прежде всего, в
их нацеленности. Важнейшая задача психолога состоит не в снятии
или облегчении симптомов болезни, а в создании условий для оптимального
функционирования личности и ее развития.
Всемирная Организация Здравоохранения в преамбуле к своей Декларации
указывает: "Здоровье - это не отсутствие болезни или физического
недостатка, а состояние физического, умственного и социального благополучия".
В этом контексте можно говорить о том, что психотерапия направлена
на поддержание общей гармонии самочувствия в широком смысле слова,
а не на "излечение", "исправление" или "коррекцию"
каких-либо расстройств.
Расширительное понимание области применения психотерапии закреплено
в Декларации по психотерапии, принятой Европейской ассоциацией психотерапии
в Страсбурге в 1990 году. В этой декларации зафиксировано следующее:
- психотерапия является особой дисциплиной из области гуманитарных
наук, занятие которой представляет собой свободную и независимую
профессию;
- психотерапевтическое образование требует высокого уровня теоретической
и клинической подготовленности;
- гарантированным является разнообразие психотерапевтических методов;
- образование в области одного из психотерапевтических методов
должно осуществляться интегрально: оно включает теорию, личный терапевтический
опыт и практику под руководством супервизора; одновременно приобретаются
широкие представления о других методах;
- доступ к такому образованию осуществляется с помощью различной
предварительной подготовки, в частности, в области гуманитарных
и общественных наук.
Даже если рассматривать психотерапию в рамках медицинской модели,
следует обратить внимание на ее отличие от других методов лечения.
Речь идет, прежде всего, о том, что при психотерапии используются
психологические методы и средства, а не фармакологические, физические
и т. п.
Кроме того, в качестве пациентов выступают люди с теми или иными
расстройствами психики, а в качестве специалистов - лица, имеющие
профессиональную подготовку, среди прочего, в области основ психологии
и медицины.
Согласно современным взглядам (Александров, 1997; Годфруа, 1992;
Карвасарский, 1999; Рудестам, 1997), в немедицинской психотерапии
можно выделить следующие общие задачи, объединяющие различные по
направленности и содержанию психотерапевтические методы:
- исследование психологических проблем пациента и оказание помощи
в их решении;
- улучшение субъективного самочувствия и укрепление психического
здоровья;
- изучение психологических закономерностей, механизмов и эффективных
способов межличностного взаимодействия для создания основы эффективного
и гармоничного общения с людьми;
- развитие самосознания и самоисследование пациентов для коррекции
или предупреждения эмоциональных нарушений на основе внутренних
и поведенческих изменений;
- содействие процессу личностного развития, реализации творческого
потенциала, достижению оптимального уровня жизнедеятельности и ощущения
счастья и успеха.
Главная цель всякого психотерапевтического воздействия заключается
в том, чтобы помочь пациентам внести необходимые изменения в свою
жизнь. Каким образом это можно сделать? Ответ на поставленный вопрос
каждое направление психотерапии дает в терминах собственных понятий.
Успешность или эффективность психотерапии оценивается в зависимости
от того, насколько стойкими и в широком смысле благотворными для
пациента оказываются эти изменения; оптимальными будут те психотерапевтические
меры, которые обеспечивают стойкий, продолжительный позитивный эффект.
Разумеется, всякая психотерапевтическая школа убеждена, что предлагаемый
именно ею способ помогать пациентам является оптимальным, предоставляя
сомневающимся проверить это на собственном опыте.
Нередко можно прочесть и услышать о том, что в результате психотерапии
произошли существенные позитивные изменения в личности пациента.
Тем самым как бы подразумевается то, что психотерапия изменяет личность,
делает ее другой. Строго говоря, изменений личности в смысле формирования
каких-либо новых качеств или исчезновения уже имеющихся в ходе терапии,
как и в ее результате, не происходит.
Каждое свойство или качество личности, как известно, является достаточно
устойчивым психическим образованием, а их наличие и делает личность
таковой. Эти устойчивые психические образования мало подвержены
даже возрастным изменениям. Изменчивость личности, ее адаптация
к меняющимся условиям среды достигается за счет того, что каждое
качество имеет настолько широкий диапазон ситуационно обусловленных
проявлений, что порой может быть воспринято как наличие качества,
противоположного тому, которое реально существует.
Психотерапевтическое воздействие, не создавая новых качеств личности,
приводит уже имеющиеся в соответствие, например, с изменившейся
ситуацией жизнедеятельности. Такое "приведение в соответствие"
и обеспечивает успех психотерапии незначительных психических нарушений
(Бурлачук и др., 1999).
Задача психотерапевта - помочь разобраться в ситуации, в проблеме:
подсказать, дать совет, отразить чувства и поведение пациента, чтобы
он увидел себя, просветить, поддержать, успокоить и т. п. Вместе
с тем в ряде случаев затруднительно точно квалифицировать работу
с пациентом как психотерапевтическую или консультационную.
Сегодня в России наблюдается тенденция сближения медицинской и
психологической психотерапии. Это проявляется в том, что и врачи,
и психологи проявляют интерес к разнообразным (как новым, так и
давно применяемым зарубежными специалистами) школам и техникам психотерапии,
а также в размывании границ "врачебной территории", которая
до недавнего времени строго охранялась от проникновения психологов.
В заключение следует сказать, что мы ни под каким видом не рекомендуем
заменять необходимый курс традиционного медицинского лечения психологическими
и психотерапевтическими техниками. Речь идет не о том, чтобы заменять
физиологию психологией, а о том, чтобы дополнять чисто соматическое
лечение психосоматическим.
Психосоматика: определение понятия.
Проблема психосоматических соотношений - одна из наиболее сложных
проблем современной медицины, несмотря на то что тесная взаимосвязь
психического и соматического замечена и изучается в течение нескольких
веков, со времен Гиппократа и Аристотеля.
В 1818 г. немецкий врач из Лейпцига Хайнрот ввел термин "психосоматический".
Ему принадлежали слова: "Причины бессонницы обычно психически-соматические,
однако каждая жизненная сфера может сама по себе быть достаточным
ей основанием".
В 1822 г. немецкий психиатр М. Якоби ввел понятие "соматопсихическое"
как противоположное и в то же время дополняющее по отношению к "психосоматическому".
В общепринятый врачебный лексикон термин "психосоматика"
вошел лишь столетие спустя.
Термин "психосоматический" окончательно прижился в медицине
благодаря венским психоаналитикам (Deutsch, 1953), и с этого времени
психосоматическая медицина обозначилась как "прикладной психоанализ
в медицине". Дойч, эмигрировав в сороковые годы в США, вместе
с коллегами Фландерс Данбар, Францем Александером и др. вызвал интерес
к психосоматическим проблемам, и уже к концу 50-х годов в американской
научной литературе было опубликовано около 5000 статей о соматической
медицине глазами психологов.
Среди тех, кто развивал это направление, следует назвать таких
известных аналитиков, как Адлер, Сонди. В России наиболее близко
к этому направлению подошли ученые школы И. П. Павлова при разработке
метода экспериментального невроза.
По данным ВОЗ, от 38 до 42% всех пациентов, посещающих кабинеты
соматических врачей, относятся к группе психосоматических больных.
Строго говоря, психосоматическое направление не является самостоятельной
медицинской дисциплиной - это подход, учитывающий многообразие причин,
приведших к болезни. Отсюда многообразие методов и техник, позволяющих
работать с человеком целостно.
Именно разобщенность врачебных специальностей и взглядов на человека
и привела к потере идеи о целостности в работе врача. У этой проблемы
есть свои причины, прежде всего - преобладание анализа как метода
в медицинской науке. В настоящее время в медицине описано 10 000
симптомов и нозологических форм, а для того чтобы успешно справляться
с болезнями человека, существует более трехсот медицинских специальностей.
По мере эволюции человека постепенно нарушался универсальный механизм
приспособления его психики к окружающей среде. Вместе с изменением
психологии человека и среды его обитания проявлялись новые и численно
увеличивались имеющиеся психологические симптомы и синдромы.
В ходе эволюции человек приобрел присущие ему как биологическому
виду силу, гибкость, подвижность, способность к терморегуляции,
определенные характеристики органов чувств. Древние инстинктивные
программы поведения человека помогали противостоять голоду, холоду,
нападению врагов и хищников.
По мере развития человеческой истории менялись нагрузки, от которых
нет программ генетической защиты, и теперь приспособление к среде
зависит от психических возможностей человека во много раз больше,
чем от силы его мышц, крепости костей и сухожилий и скорости бега.
Опасным стало не оружие врага, а слово. Эмоции человека, изначально
призванные мобилизовать организм на защиту, теперь чаще подавляются,
встраиваются в социальный контекст, а со временем извращаются, перестают
признаваться их хозяином и могут стать причиной разрушительных процессов
в организме (Радченко, 2002).
Психосоматический подход начинается тогда, когда пациент перестает
быть только носителем больного органа и рассматривается целостно.
Тогда психосоматическое направление можно рассматривать и как возможность
"исцеления" от деперсонализированной медицины.
По современным представлениям, к психосоматическим заболеваниям
и расстройствам относят:
1. Конверсионные симптомы. Невротический конфликт получает
вторичный соматический ответ и переработку. Симптом имеет символический
характер, демонстрация симптомов может пониматься как попытка решения
конфликта. Конверсионные проявления затрагивают в большей части
произвольную моторику и органы чувств. Примерами являются истерические
параличи и парестезии, психогенная слепота и глухота, рвота, болевые
феномены.
2. Функциональные синдромы. В этой группе находится преобладающая
часть "проблемных пациентов", которые приходят на прием
с пестрой картиной часто неопределенных жалоб, которые могут затрагивать
сердечно-сосудистую систему, желудочно-кишечный тракт, двигательный
аппарат, органы дыхания или мочеполовую систему.
Беспомощность врача относительно этой симптоматики объясняется
среди прочего многообразием понятий, которыми обозначаются эти жалобы.
Часто у таких больных имеются только функциональные нарушения отдельных
органов или систем; какие-либо органические изменения, как правило,
не обнаруживаются.
В отличие от конверсионных симптомов, отдельный симптом не имеет
специфического значения, будучи неспецифическим следствием нарушенной
телесной функции. Александер описал эти телесные проявления как
сопровождающие признаки эмоционального напряжения без характерных
черт и обозначил их органными неврозами (Александер, 2002).
3. Психосоматозы - психосоматические болезни в более узком
смысле. В основе их - первично телесная реакция на конфликтное переживание,
связанная с морфологически устанавливаемыми изменениями и патологическими
нарушениями в органах. Соответствующая предрасположенность может
влиять на выбор органа.
Заболевания, связанные с органическими изменениями, принято называть
истинными психосоматическими болезнями, или психосоматозами. Первоначально
выделяли 7 психосоматозов ("holy seven"): бронхиальная
астма, язвенный колит, эссенциальная гипертония, нейродермит, ревматоидный
артрит, язва двенадцатиперстной кишки, гипертиреоз.
Позже этот список расширился - к психосоматическим расстройствам
относят рак, инфекционные и другие заболевания.
Несмотря на то что слово "психосоматика" употребляется
очень часто как в обиходе, так и в научной литературе, на сегодняшний
день не существует единого определения этого термина. В целом его
значение вытекает из слов, которые в него входят (душа и тело).
С одной стороны, этот термин подразумевает научное направление,
которое устанавливает взаимоотношения между психикой и телесными
функциями, исследует, как психологические переживания влияют на
функции организма, как переживания могут вызывать те или иные болезни.
С другой стороны, под термином "психосоматика" подразумевается
ряд феноменов, связанных с взаимовлиянием психического и телесного,
в том числе целый ряд патологических нарушений.
В-третьих, под психосоматикой понимают направление медицины, ставящее
своей целью лечение психосоматических нарушений ("психосоматическая
медицина").
В настоящее время психосоматика является междисциплинарным научным
направлением:
- она служит лечению заболеваний и, следовательно, находится в
рамках медицины;
- исследуя влияние эмоций на физиологические процессы, она является
предметом исследования физиологии;
- как отрасль психологии она исследует поведенческие реакции, связанные
с заболеваниями, психологические механизмы, воздействующие на физиологические
функции;
- как раздел психотерапии она ищет способы изменения деструктивных
для организма способов эмоционального реагирования и поведения;
- как социальная наука она исследует распространенность психосоматических
расстройств, их связь с культурными традициями и условиями жизни.
В период создания психосоматической медицины как науки, стремившейся
преодолеть разрыв между телесным и психическим, была создана жесткая
однолинейная модель психосоматического заболевания. В последующем
она была заменена представлением о возможности возникновения любого
заболевания при взаимодействии как физических, так и психосоциальных
факторов, что привело к многофакторной открытой модели болезни.
В силу этого обстоятельства на место проблемы узкого круга психосоматических
расстройств пришел интегральный психосоматический подход.
Патогенез психосоматических расстройств чрезвычайно сложен и определяется:
1. неспецифической наследственной и врожденной отягощенностью соматическими
нарушениями и дефектами;
2. наследственным предрасположением к психосоматическим расстройствам;
3. нейродинамическими сдвигами (нарушениями деятельности ЦНС);
4. личностными особенностями;
5. психическим и физическим состоянием во время действия психотравмирующих
событий;
6. фоном неблагоприятных семейных и других социальных факторов;
7. особенностями психотравмирующих событий.
Перечисленные факторы не только участвуют в происхождении психосоматических
расстройств, но и делают индивида уязвимым к психоэмоциональным
стрессам, затрудняют психологическую и биологическую защиту, облегчают
возникновение и утяжеляют течение соматических нарушении.
Принято считать, что психосоматическая медицина - ровесница прошлого
века. Однако речь при этом идет не о возникновении новой концепции
в медицине, а о возрождении принципов медицины древности, подходившей
к заболеванию как к специфически индивидуальному явлению, как к
болезни конкретного человека, болезни души и тела. Психосоматическая
медицина стара, как само врачевание.
История современной психосоматической медицины начинается с психоаналитической
концепции Фрейда, который совместно с Брейером доказал, что "подавленная
эмоция", "психическая травма" путем "конверсии"
могут проявляться соматическим симптомом. Фрейд указывал, что необходима
"соматическая готовность" - физический фактор, который
имеет значение для "выбора органа".
Эмоциональная реакция, выражающаяся в форме тоски и постоянной
тревоги, нейро-вегетативно-эндокринных изменений и характерном ощущении
страха, является связующим звеном между психологической и соматической
сферами. Полное развитие чувства страха предотвращено защитными
физиологическими механизмами, но обычно они лишь уменьшают, а не
устраняют полностью эти физиологические явления и их патогенное
действие.
Этот процесс можно рассматривать как торможение, то есть состояние,
когда психомоторные и словесные выражения тревоги или враждебных
чувств блокируются таким образом, что стимулы, поступающие из ЦНС,
отводятся к соматическим структурам через вегетативную нервную систему
и, таким образом, приводят к патологическим изменениям в различных
системах органов.
При наличии эмоционального переживания, которое не блокируется
психологической защитой, а, соматизируясь, поражает соответствующую
ему систему органов, функциональный этап поражения перерастает в
деструктивно-морфологические изменения в соматической системе, происходит
генерализация психосоматического заболевания. Таким образом, психический
фактор выступает как повреждающий.
К психосоматическим заболеваниям относят те нарушения здоровья,
этиопатогенез которых - истинная соматизация переживаний, то есть
соматизация без психологической защиты, когда, защищая душевное
равновесие, повреждается телесное здоровье.
Сверхактуальное переживание фиксируется, образуя установочную доминанту,
являющуюся функциональным очагом психической патологической импульсации.
Свойственное больным смутное чувство физического дискомфорта обусловливает
при определенных воздействиях реализацию болезненных ощущений и
их фиксацию.
Необычная импульсация, поступающая из внутренних органов в ЦНС,
усиливает эти ощущения, что в конечном счете приводит к формированию
патологического состояния. Таким образом, негативные эмоции висцерального
происхождения как бы подкрепляются личностными реакциями таких больных
на тот или иной симптом или состояние организма в целом.
Повторение психотравмирующих воздействий астенизирует нервную систему,
кора становится более чувствительной к внешним воздействиям и интероцептивным
сигналам. Поэтому появление выраженных соматических ощущений может
быть вызвано не только психогенным влиянием как таковым, но и любым
незначительным нарушением деятельности внутренних органов и даже
патологическим восприятием их обычной работы. Сформировавшийся очаг
патологической импульсации обрастает нейрогуморальными связями с
теми или иными системами организма.
Считается, что в этом процессе ключевым звеном является долговременная
память.
Долговременная память - это всегда эмоциональная память. Чем ярче
эмоции, тем больше вероятность активации следа памяти в дальнейшем,
и пережитое человеком стрессовое
состояние надежно закрепляется в долговременной памяти. На основе
механизмов реверберации возбуждения и долговременной постсинаптической
потенциации пережитое состояние паники, страха, ужаса сохраняется
в виде энграмм - "следов памяти".
В итоге запас уже сложившихся энграмм получает особое значение
для развития психосоматических расстройств. Например, пароксизмы
синусовой тахикардии с ощущением удушья и страха смерти возникают
при снижении настроения или переутомления у больной с аналогичным
эпизодом на фоне послеродового эндометрита в прошлом.
Подлинной причиной рецидива нередко становится лишь "воскрешение"
соответствующей симптоматики вследствие оживления ее следов. Чем
острее было чувство опасности для жизни и здоровья, тем больше вероятность
воспроизведения развернутой клинической картины по типу депрессии
или ее соматического эквивалента.
Ведущая роль в формировании долгосрочной памяти принадлежит не
столько действительной тяжести соматического страдания, сколько
стрессогенным действием вызванных им или случайно совпавших с ним
душевных переживаний. Первостепенным фактором, обусловливающим преимущественную
локализацию психосоматических расстройств, становится страх смерти,
испытанный хотя бы раз в жизни в связи с каким-либо заболеванием.
Центром тяжести психосоматического страдания оказывается всегда
орган, наиболее уязвимый и важный для жизнедеятельности организма
в представлении индивида. "Выбор органа" свидетельствует
о преимущественной направленности защитно-приспособительных механизмов,
вызывающих повреждающий эффект по мере нарастания дезинтеграции
в стрессовых ситуациях.
Инициатива в выборе органа принадлежит всегда корковым связям,
влияющим на эмоциональные подкорковые аппараты и программирующим
степень вовлечения тех или иных органов в стрессовую ситуацию. Какой
именно эффекторный путь окажется предпочтительнее для выхода на
периферию эмоционального возбуждения, зависит, в конечном счете,
от особенностей данной эмоции, от особенностей нервной конституции
человека и от всей истории его жизни.
Очаг психической импульсации взаимодействует с соматическими системами
организма и образует устойчивую функциональную систему, патологическую
в своей основе, но одновременно и защитную, поскольку она является
частью механизмов гомеостаза в рамках измененного болезнью существования
и приспособления организма к патопластическому воздействию фиксированного
переживания.
Предполагается существование так называемого препсихосоматического
личностного радикала - тех личностных особенностей, которые приводят
к заболеванию; это очаг психосоматической импульсапии, фиксированное
патопластическое переживание. Он формируется в детском и подростковом
возрасте.
В современной психосоматике различают предрасположенность, разрешающие
и задерживающие развитие болезни факторы. Предрасположенность -
это врожденная (например, генетически обусловленная), а при определенных
условиях и приобретенная готовность, которая выливается в форму
возможного органического или невротического заболевания. Толчком
к развитию такого заболевания являются трудные жизненные ситуации.
Если манифестируют невротические или соматические заболевания, то
они развиваются по собственным закономерностям, которые, однако,
тесно связаны с факторами окружающей среды.
Например, значение способствующих развитию болезни факторов при
хронических заболеваниях стало известно лишь в последнее время.
В любом случае для диагностики как психосоматического, так и невротического
заболевания необходимо понимание ситуационного характера его происхождения.
Констатация наличия психосоматических нарушений не приводит к отрицанию
основного диагноза. Если сегодня говорят о психосоматическом, биопсихосоциальном
заболевании, то это лишь указывает на связь "предрасположенность
- личность - ситуация".
Человек, находящийся в гармоничных отношениях со своей средой,
может перенести экстремальные соматические и психические нагрузки,
избегнув болезни. Однако в жизни встречаются личностные проблемы,
которые вызывают настолько тягостную фиксацию и душевный разлад,
что в определенных жизненных ситуациях приводят к негативным эмоциям
и неуверенности в себе. Именно в сложных ситуациях психосоматически
отягощенные пациенты, проявляющие эмоциональную подавленность, не
могут правильно оценить и описать свое состояние.
Таким образом, в современном понимании патогенеза психосоматических
заболеваний признается многофакторность в объяснении их природы.
Соматическое и психическое, влияние предрасположенности и среды,
фактическое состояние окружающей среды и ее субъективная переработка,
физиологические, психические и социальные воздействия в их совокупности
и взаимодополнении - все это имеет значение в качестве взаимодействующих
между собой факторов психосоматических заболеваний.
Психосоматические теории и модели.
Существует достаточно большое количество теорий и моделей возникновения
психосоматических заболеваний и способов их классификации. Мы коротко
перечислим основные из них.
Характерологически ориентированные направления и типологии личности.
В древности Гиппократ, а затем Гален описали людей с разными видами
темпераментов - сангвиников, холериков, меланхоликов и флегматиков.
Это положение нашло дальнейшее развитие в психологических теориях
конституции Эрнста Кречмера (Кречмер, 2000) и Уильяма Шелдона (Sheldon,
Stevens, 1942).
Классические психосоматические работы этого характерологического
направления принадлежат американскому врачу Флендерс Данбар (Dunbar,
1947).
В современной медицине применение этого подхода приобрело большое
значение в исследовании определенной типологии "личностей риска",
как это, например, предлагает рабочая группа Rosenman и Friedman
(1959. 1978) в разработке для лиц с угрозой развития инфаркта миокарда
(так называемого поведения типа А). Такие описания встречаются во
многих исследованиях личности (Irvine et al., 1991; Siegman, Smith,
1994; Williams, 1994).
Психоаналитические концепции.
Научная основа, на которой в дальнейшем развивались психосоматические
исследования, была заложена 3. Фрейдом, создавшем конверсионную
модель, согласно которой ущемленные эмоции порождают конверсионные
симптомы. Вытесненные из сознания социально неприемлемые инстинкты
(агрессивные, сексуальные) прорываются, принимая ту или иную символическую
форму (Бройтигам и др., 1999).
К теориям данного направления относятся также теория де- и ресоматизации
Шура (Schur, 1974), модель отказа от веры в будущее Энгеля и Шмале
(Engel, Schmale, 1967), концепция потери объекта Фрайбергера (Freyberger,
1976), концепция двухфазной защиты, или двухфазного вытеснения,
Митчерлиха (Mitscherlich, 1956).
Теория специфического психодинамического конфликта Александера.
Основателем современной психосоматики считается Франц Александер.
Упомянутые выше психосоматические теории исходили из дифференцированных
психологических конструкций, причем соматическое лечилось исключительно
на психологическом уровне (конверсия, регрессия, ресоматизация и
т. д.).
Александер впервые в 1950 г предложил теорию, согласно которой
симптомы вегетативного невроза являются не попыткой выражения подавленного
чувства, а физиологическим сопровождением определенных эмоциональных
состояний. Александер говорит о вегетативном неврозе в случае постоянного
физиологического сопровождения эмоциональных состояний напряжения
при отсутствии действия, направленного вовне и сбрасывающего напряжение.
На втором этапе обратимые функциональные симптомы ведут к необратимым
изменениям в органах (Александер, 2002).
Интегративные модели.
Изначально по-другому ориентированная самостоятельная линия развития
психосоматической теории происходит из изучения большого контингента
больных с так называемыми функциональными нарушениями без патологической
органической основы.
К данным моделям относятся интегративная модель здоровья, болезни
и болезненного состояния по Вайнеру (Weiner, 1977), биопсихосоциальная
модель Икскюля и Везиака (Uexkull, 1963, Uexkull, Wesiak, 1990),
медицинская антропология В. Вайцзеккера (Weizsacker, 1949).
Кроме перечисленных выше психосоматических концепций и моделей
необходимо упомянуть следующие.
Концепция алекситимии - неспособности к эмоциональному резонансу
и "оперативного мышления" (конкретное мышление, свобода
от сновидений), невозможности выразить собственные переживания,
эмоции и ощущения, неспособности человека быть в контакте с собственным
внутренним миром. Человек как бы отделен от всего того в себе самом,
что не поддается строго логическому упорядоченному анализу. Все
нюансы собственных душевных движений остаются для него скрытыми
(Nemiah, Sifneos, 1970, Sifneos, 1973).
Алекситимия рассматривается как некая совокупность признаков, характеризующих
психический склад индивидов, предрасполагающий их к психосоматическим
заболеваниям. Ее рассматривают как фактор риска развития многих
заболеваний.
Теория стресса (Cannon, 1975, Селье, 1982, 1991) - экспериментально-психологические,
клинико-физиологические, биохимические и цитологические исследования
последствий эмоционального стресса, устанавливающие влияние экстремальных
и хронических стрессовых ситуаций на восприимчивость и особенности
патогенеза, течения и терапии психосоматических заболеваний. В данное
направление входит большое число отдельных направлений изучения
психосоматической патологии (например, стресс и адаптационные реакции,
стресс и стрессорные повреждения, стресс-факторы и картина их субъективного
переживания и т. д.).
Нейрофизиологическое направление (Анохин, 1975; Губачев,
1994; Судаков, 1987, Курцин, 1973), в основе которого лежит стремление
установить взаимосвязи между отдельными психофизиологическими характеристиками
(например, некоторые неокортикально-лимбические характеристики или
симпатико-парасимпатикотрофные проявления) и динамикой висцеральных
проявлений (активацией органных функций).
Принципиальной основой концепции является наличие функциональных
систем. Данное направление изучает нейрофизиологическое обеспечение
стойких патологических состояний и объясняет возникновение психосоматических
расстройств нарушенными кортико-висцеральными взаимоотношениями.
Суть этой теории заключается в том, что нарушения кортикальных
функций рассматриваются как причина развития висцеральной патологии.
При этом учитывается, что все внутренние органы имеют свое представительство
в коре головного мозга. Влияние коры больших полушарий на внутренние
органы осуществляется лимбико-ретикулярной, вегетативной и эндокринной
системами.
Психоэндокринное и психоиммунное направление исследований,
изучающее широкий спектр нейроэндокринных и нейрогуморальных феноменов
у больных психосоматическими заболеваниями (психоэндокринное тестирование
особенностей и уровня синтеза катехоламинов, гипофизарных и тиреоидных
гормонов, специфика иммунограмм). Поиск "специфического нейрогормонального
обеспечения" эмоционального реагирования показал, что высокий
уровень личностной и ситуативной тревожности связан с разнонаправленными
нейро-гормональными сдвигами.
Теория нарушения функциональной асимметрии мозга как причина
психосоматической патологии (Косенков, 1997, 2000).
Концепция враждебности. Согласно этой гипотезе, гнев и враждебность
могут играть существенную роль в этиологии различных тяжелых соматических
заболеваний (Graves, Thomas, 1981; Smith, 1998).
Представленные основные концепции психосоматической патологии показывают,
что невозможно вычленить изолированно специфические психические
или физиологические констелляции, которые бы охватывали весь спектр
проявлений при данном виде заболеваний. Однако все гипотезы сходятся
в одном: социальная дезадаптация - это основная причина возникновения
психосоматической патологии.
В качестве обзорных работ, освещающих различные теории патогенеза
психосоматических заболеваний, можно порекомендовать следующие:
Бройтигам и др., 1999; Любан-Плоцца и др., 2000; Исаев, 2000.
Диагностика в психосоматике.
При постановке психосоматического диагноза в распоряжении психотерапевта
имеются две основные методики - диагностическая беседа и психологическое
тестирование.
Диагностическая беседа дает возможность собрать психосоматический
анамнез, чтобы привести не осмысленные пациентом соматические симптомы
в понятную смысловую связь с внешней и внутренней историей его жизни.
Первоочередная цель заключается в нахождении связей во времени
между началом соматических проявлений и анамнестически достоверными
жизненно важными изменениями или же в констатации их отсутствия.
Если такие связи устанавливаются, то дальнейшая беседа должна прояснить,
понимает ли сам пациент значимость для развития заболевания тех
неприятностей, которые возникли у него в связи с конфликтами и кризами.
Это предполагает знание личности пациента, условий его развития
в детстве, конфликтов в процессе социализации, фиксации на них до
последнего времени и уязвимости в отношении них с учетом ослабления
актуальности прошлых переживаний.
При выборе комплекса тестовых методик для исследования психосоматических
пациентов должны быть учтены следующие принципы:
- Относительная простота применяемых методик.
- Быстрота их проведения.
- Полнота изучения исследуемого явления.
- Взаимная дополняемость применяемых методик.
- Высокая суммарная валидность.
- Достаточная чувствительность к изменению наблюдаемого явления
у здоровых и больных, а также к изменению показателей в течение
лечения.
Диагностическая беседа.
При соматическом заболевании диагностическая беседа направлена
на определение в первую очередь нынешнего внешнего и внутреннего
состояния пациента (Бройтигам и др., 1999). Что знает пациент о
своем заболевании? Какое значение имеет оно для него сейчас и в
его жизни в целом? Имеется ли у него свой взгляд, в соответствии
с которым он сам, его родные, психотерапевты или кто-либо еще ответственны
за это заболевание? Соответствует ли его знание о болезни, ее причинах
и течении психотерапевтической оценке?
Чтобы знать, как действовать дальше, необходимо разобраться в особенностях
личности пациента и истории его жизни, предшествовавшей болезни.
Были ли у него в прошлом другие заболевания? Имеется ли неблагоприятная
наследственность? Как он справлялся до сих пор с предыдущими заболеваниями
и как справляется с нынешним? Имеются ли у него своя точка зрения
на эти и сопоставимые с ними трудности, свое мнение об особых ситуациях,
которые отдалили его от семьи и профессии? Может ли он поделиться
с другими своими мыслями, страхами и чувствами, надеждами и отчаянием,
которые его охватывают, когда он остается один?
Чем более свободно и менее формально протекает беседа, чем больше
пациент раскрывает себя психотерапевту, тем больше возможностей
обнаружить "сценический" характер его поведения. Представляется
ли пациент образцом типичной проблематики межличностных отношений,
в которых и возникли его конфликт и вызванные им нарушения? Характерно
ли для его проблем экспансивное или сдержанное поведение, полезна
или бесполезна в этих условиях его встреча с психотерапевтом? Каковы
осанка пациента, его манера разговаривать, как он относится к психотерапевту
и к тому, что психотерапевт вмешивается в его интимную жизнь?
Наконец, в первой же диагностической беседе необходимо выявить,
что пациент утаивает от психотерапевта, несмотря на обилие даваемой
им информации. Психотерапевт, со своей стороны, может оценить легко
обнаруживаемые или скрытые психосоматические связи, отметить выявленные
им соотношения симптомов, оставить открытым вопрос о неизвестных
пока обстоятельствах, которые, по его мнению, позволили бы обсудить
с пациентом вопросы прогноза и возможностей лечения.
Первая беседа имеет решающее значение для дальнейшего формирования
отношений психотерапевта и пациента. Рекомендуется уже перед первой
встречей сделать установку на диагностически-терапевтическое использование
пациентом своих чувственных реакций. Важные указания на свой конфликт
пациент часто дает тем, что использует в отношениях с психотерапевтом
свою привычную систему переноса и защиты (Любан-Плоцца и др., 2000).
В течение первых минут пациенты обычно расслабляются. Они с удивлением
замечают, что о проблемах оказывается возможным говорить; при этом
можно затрагивать очень личные вопросы, не впадая в особое смущение.
Разговор с самого начала должен также преследовать терапевтические
цели. Это пациент должен чувствовать, т. к. он часто хотел бы начать
лечение с момента, когда он переступит порог кабинета.
Рекомендуется использовать даже едва уловимое структурирование
процессов как метод исследования, позволяющий оценивать как потребности,
так и свободу пациента, которые в его собственном представлении
противоречат друг другу, но психотерапевту позволяют составить общую
картину болезни.
1. Вначале задают вопрос о жалобах, давших основание для обращения
к психотерапевту: "Что привело вас сюда?" Часто при ответе
на этот вопрос предварительно информированный пациент указывает
конкретные симптомы или сообщает уже готовый диагноз: "стенокардия",
"язва", "ревматизм".
Эти жалобы обязывают расспросить пациента о содержании его предшествующих
переживаний. Следует подвести пациента к тому, чтобы он рассказал
о своем состоянии своими словами. При этом необходимо отмечать речевые
обороты, которыми он пользуется при описании своих жалоб и картины
своей болезни.
2. Следующий вопрос позволяет уточнить время появления болезненных
переживаний: "Когда вы это почувствовали впервые?" Устанавливаются
и периоды последующих ухудшений и улучшений. Психотерапевт должен
настойчиво расспрашивать пациента о времени начала болезненных переживаний
вплоть до дня и часа. Анамнез жизни в рамках общеврачебной ситуации,
когда психотерапевт получает как психические, так и соматические
данные, включает и соматическое обследование.
3. Решающим для понимания внутренних конфликтов и внешних психосоциальных
связей является вопрос о жизненной ситуации к моменту начала болезни:
"Что произошло в вашей жизни, когда это случилось? Что в то
время появилось нового в вашей жизни, кто появился в вашей жизни
и кто ушел из нее?" Это вопрос о "провалах" в судьбе,
о ситуациях искушений и неудач, об изменениях в служебной деятельности,
жилищных условиях.
Пациент должен при этом вызывать у себя воспоминания в форме свободных
ассоциаций. Поскольку о драматических событиях пациенты могут сообщать
как о банальных переменах, которые всплывают в памяти и расцениваются
как пустячные, на такие события следует обратить особое внимание.
Если же невозможно установить связь между жизненными кризами и началом
болезни (в том числе и при повторных беседах), то психосоматическую
природу заболевания следует поставить под сомнение.
При ретроспективном взгляде жизненные ситуации, вызывающие болезни,
могут обнаруживаться в детстве, юности и зрелом возрасте. "Расскажите
мне еще немного о себе, быть может, что-то из детства", "Расскажите
немного о своих родителях" или "Каким вы были ребенком?",
"Что было для вас важным событием в жизни?". При сборе
анамнеза разговор ведется об отношениях с родителями, о развитии
в детстве, о служебной карьере, о сексуальном развитии.
4. В конечном итоге создается картина личности пациента в целом.
Если учесть его душевные переживания и поведение, то можно оценить
значение симптоматики, ситуации заболевания и данных анамнеза. "Что
это означает для вас? Как вы это пережили?" - такие вопросы
приводят самого пациента к пониманию собственных способов реагирования.
Конечно, этот метод следует использовать гибко. Целевое направление
от симптома к ситуации, анамнезу жизни и личности полезно в качестве
основной линии беседы (рис. 1).
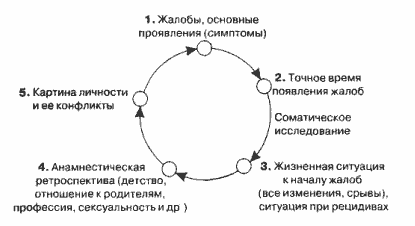
Рис. 1. Анамнез в психосоматике
Диагностическая беседа имеет отчасти характер провокации. Психотерапевт
оперирует подбадриванием, откровенными вопросами, которые наталкивают
пациента на ответы, но не фиксируют на них внимание, давая лишь
направления для размышления: "Расскажите мне об этом подробнее.
Как это переживалось вами тогда? Мы еще совсем не говорили о сексуальности.
Вы еще не сказали о своем браке".
При этом следует отрешиться от представления, что пациент все о
себе знает. Беседа должна во многом вести к созданию новых представлений
даже из несовпадающих сообщений. Пациент должен быть открытым и
критичным в отношении своих воспоминаний, новых ассоциаций и взглядов,
если они могут стать плодотворными.
Наиболее важными оказываются те моменты беседы, когда пациент вдруг
умолкает, как бы наткнувшись на внутреннюю преграду. Паузы в разговоре
- это "ворота" для прорыва вытесненных до того воспоминаний,
необузданных фантазий и, может быть, для наступающего озарения.
Всегда следует помнить, что слишком структурированная, жестко поставленная
тема, чрезмерное количество вопросов ограничивают свободу пациента.
Ошибочно также воспринимать молчание пациента "аналитически"
и путать ситуацию первого интервью с ситуацией психоаналитического
сеанса.
Многократно указывалось, что психосоматические больные пытаются
с помощью болезни удержаться в своего рода лабильном и болезненном
равновесии. Соматический симптом служит им для того, чтобы снять
груз неосознаваемых конфликтов за счет переноса части своей психической
энергии в физическую сферу.
Требование разработать в ходе психотерапии другие и, как кажется,
лучшие пути разрешения конфликтов мобилизует страх и усиливает защиту,
которая нередко в форме рационализирования используется расхожей
концепцией соматической медицины, когда, например, язвенный больной
говорит: "Доктор, у меня не в порядке желудок, а не голова".
Пациента, который уже долгое время привязан к своим симптомам,
трудно сразу убедить, что они могут быть связаны с трудностями эмоциональной
природы. Гораздо чаще он хочет быть убежденным в том, что его страдание
имеет органическую причину.
Такого рода сопротивление в особенности характерно для пациентов
с функциональными болевыми синдромами. Их внутренняя неуверенность
и лабильность, которая была удачно обозначена как "существование
между" (Staehelin, 1963), заставляет их искать психотерапевта,
который подтвердил бы наличие у них органического заболевания и
освободил бы их от него. При этом они часто меняют психотерапевта.
Неспособность многих психосоматических больных осознавать эмоциональные
проблемы и соответствующая этому склонность к переоценке соматических
проявлений часто являются выражением страха перед стигматизацией.
Ибо разделение на "приличные" (органические) и "неприличные"
(психические) заболевания широко распространено не только среди
пациентов. И психотерапевты иногда опасаются ясно обозначить в диагнозе
психическую патологию.
К тому же эти клинические картины часто трудно распознать при психосоматических
заболеваниях. В отличие от неврозов, где симптомы четко фиксированы
в психической сфере, при психосоматических нарушениях, первично
связанных с органными функциями, их связь с психическими процессами
часто не вполне отчетлива для психотерапевта и пациента.
Субъективное отношение пациента к своей болезни есть существенный
фактор начала, течения и исхода заболевания. Bleuler (1961) указал
на то, что искаженное понимание болезни и неверная трактовка понятий
могут иметь серьезнейшие последствия для здоровья.
Психотерапевт должен учитывать вербальные и невербальные выражения
пациента, он должен видеть и слышать. Уже в начале беседы информативными
могут быть следующие факты и особенности: отношение пациента к договоренности
о консультации, ранний приход или опоздание на прием, сообщение
избыточной информации персоналу, вступительные комментарии, приход
в сопровождении членов семьи или без них, одежда, прическа, выражение
лица, мимика, жестикуляция, характер рукопожатия, где и как усаживается
пациент, звук его голоса и выбор слов, разговорчив ли пациент, молчалив,
вздыхает, раздражителен, враждебен, бунтарствует или доступен.
Люди, которые приходят к психотерапевту, чаще всего беспокойны
и напряжены, поскольку должны говорить о том, о чем вообще никогда
раньше не говорили или рассказывали очень редко. Их ожидания различны.
Отчасти они рассматривают психотерапевта как "мозгового хирурга",
отчасти видят в нем мага и волшебника или заумного ученого. Во всех
случаях пациентом предъявляются ожидания мудрости и компетентности
психотерапевта.
Инициатива разговора должна быть предоставлена пациенту. При этом
применима, например, техника "ассоциативного анамнеза",
позволяющая пациенту постоянные колебания между обоими полюсами
психической и соматической сфер. Сначала пациент дает информацию
тишь о своих органических нарушениях, далее чаще замолкает в ожидании
вопросов.
Надо быть внимательным, чтобы не упустить момент, в который в дискуссию
можно подбросить ключевое слово. Если повторить в этот момент одну
из последних фраз пациента в форме вопроса, он, как правило, дает
дополнительные сведения, значимые как для его эмоциональной жизни,
так и относительно органического статуса. Так, он часто сам связывает
свои соматические симптомы с эмоциями, окружением и межличностными
отношениями.
Во время пауз в разговоре, обозначаемых как эмоциональные узловые
моменты, происходит исследование психотерапевта пациентом. Является
ли психотерапевт человеком, который не только слушает, но и может
хранить тайну? Взаимный анализ ситуации происходит еще до начала
собственно разговора.
Пациент должен рассматриваться как "субъект", а не как
"объект". Чем сильнее проявляется эмоциональность пациента
в процессе заболевания, тем выше, как правило, и эмоциональная вовлеченность
психотерапевта, обнаруживает ли он у себя повышенное сострадание
или, наоборот, злится на пациента и находит его "несимпатичным".
Он должен распознавать эти личные побуждения и контролировать их
повышенным самовосприятием. Он должен всегда знать, что происходит
между ним и пациентом. Он должен свободно думать и может иметь "сумасшедшие"
мысли, но действовать обязан осторожно.
Психотерапевт, который может слушать, позволяет пациенту не только
распространяться о своим симптомах, но и высказываться о своем отношении
к миру, своих близких знакомых, своей скрытой агрессии и тайных
желаниях.
Пациент должен чувствовать, что он может говорить, не боясь чьих-то
суждений или осуждения. Он может позволить себе немножко агрессии
без установки стены между вами, но должен хотеть довериться вам.
Возможно, он впервые узнает о своих глубочайших ощущениях, если
почувствует интерес психотерапевта и догадается о его цели - понять
симптом как осмысленную, с точки зрения пациента, составную часть
его жизни.
Чрезвычайно важным является способ формулирования вопроса психотерапевтом.
Менее определенный вопрос дает больший простор для ассоциаций и
поэтому является более предпочтительным. Слишком точный вопрос ограничивает
возможности ответа и угрожает спонтанности разговора. Он может,
однако, помочь пациенту, когда он споткнется о свою проблему, не
отважится затронуть ее. Таким образом можно иногда получить ответ,
который даст интересную информацию о неосознаваемых ассоциациях
интервьюируемого. В особенности ценно, когда в ходе разговора происходит
неожиданный для пациента поворот.
Часто пациенты страдают от психосоциальных конфликтов, которые
могут быть решены не психотерапевтом, а лишь самим больным. Психотерапевт
может, впрочем, предложить ценную помощь, выступая в роли понимающего
партнера. В ходе терапевтической беседы часто чувствуется, как проблемы
и конфликты теряют свою интенсивность и без прямых советов или рационального
понимания, часто уже потому, что пациент их принимает.
Психологические тесты в психосоматической практике.
Психологические тесты - это стандартизованные психодиагностические
методы, предназначенные для изучения и оценки (как количественной,
так и качественной) своеобразных свойств личности в ее переживаниях
и поведении. Эти тесты в принципе не выходят за пределы того, что
можно получить в диагностической беседе с пациентом.
Значение психологических тестов заключается в том, что они составлены
таким образом, что с их помощью можно получить объективную оценку
состояния пациента, независимую от субъективных мнений исследователей.
Это достигается путем высокой стандартизации в проведении и оценке
теста. Многие психологические тестовые методы возникли на основе
теории личности или обогащены ею.
Существует огромное количество психологических тестов, основанных
на самоотчетности пациентов, а также проективные тесты, где различный
материал используют в качестве стимульного (тесты Люшера, Розенцвейга,
Роршаха и т. д.). Интерпретация психодиагностических тестов иногда
сложна и предполагает многовариантность трактовок. Полнота интерпретации
зависит от квалификации психодиагноста.
Ответы на тесты с большим количеством вопросов удобно заносить
в стандартный бланк с последующей обработкой результатов с помощью
масок, на которых прорези соответствуют ответам, относящимся к определенной
шкале. Широкое распространение получил компьютеризированный опрос
с автоматической обработкой результатов тестирования.
Компьютеризированные и on-line версии многих психологических тестов
доступны в Интернете на сайтах:

Большинство личностных тестов имеет характер опросника: таковы тест-опросник
Г. Айзенка (EPI) и методика многофакторного исследования личности
Р. Кеттела (16PF). Наибольшее распространение получил тест MMPI
- миннесотский многомерный личностный перечень, который содержит
566 вопросов и пытается охватить клинически определяемые черты личности
(ипохондрические, истерические, психопатические свойства, тенденции
маскулинизации-феминизации, параноидные, психастенические, шизоидные
и маниакальные черты, а также социальная инверсия), а также его
сокращенный вариант - опросник Мини-мульт, содержащий 71 вопрос
(Райгородский, 1999; Столяренко, 2000).
Для изучения оценки пациентами своего самочувствия, активности
и настроения используют тест дифференциальной самооценки функционального
состояния (САН), построенный на принципах полярных профилей; для
определения уровня тревожности как свойства психики и состояния
пациентов - шкалу личностной и реактивной тревожности Спилбергера,
адаптированную Ю. Л. Ханиным; для определения уровня нейротизма,
а также показателей экстра- и интроверсии - личностный опросник
Айзенка (Райгородский, 1999; Столяренко, 2000).
Для определения особенностей реагирования пациентов на заболевание
рекомендуется личностный опросник Бехтеревского института - ЛОБИ
(Личко, Иванов, 1980; Вассерман и др., 1990) в сочетании с опросником
для изучения самооценки социальной значимости болезни (Михайлов
и др., 2002).
Особое положение среди психологических тестов занимают проективные
диагностические методы, например тест Роршаха, цель которого состоит
в определении личностных конфликтов посредством свободных реакций
пациентов на слабоструктурируемый тестовый материал.
Особое положение в клинико-психологической, а тем самым и в психосоматической
диагностике занимают опросники, которые построены скорее в прагматическом
стиле, без непосредственного отношения к теории. Примером этого
является Гиссенская анкета жалоб, которая состоит из вопросов, касающихся
жалоб на общее самочувствие, боль, нарушение эмоциональности, а
также истериформных жалоб, которые распространены в амбулаторной
психотерапевтической практике. Все эти тесты стандартизованы на
репрезентативной выборке населения и группах больных, так что с
их помощью можно оценивать ответы отдельных пациентов.
Психологические тесты могут дополнить, но никак не заменить общую
диагностику. В индивидуальной клинической диагностике они имеют
вспомогательное значение. Роль тестов в психосоматических исследованиях
возрастает, если они проводятся среди большого числа пациентов,
т. к. здесь используются систематические и сопоставимые для всех
пациентов данные.
|



